In deze folder staat informatie over hoe u benauwdheidsklachten bij uw kind herkent en wat u daar aan kunt doen. Wij willen u zo goed mogelijk informeren over luchtwegklachten / astma:
- welke prikkels of uitlokkende factoren een benauwdheidsaanval bij uw kind kunnen uitlokken
- hoe u bij uw kind (d.m.v. lichaamssignalen) een benauwdheidsaanval zo goed mogelijk kunt herkennen
- wanneer u welke medicijnen geeft en hoeveel.
Inhoudsopgave- Wat is benauwdheid
- Wat is Astma
- Wat zijn de uitlokkende prikkels & factoren
- Lichaamssignalen herkennen
- Welke medicatie wanneer
- Medicatieschema bij beginnende benauwdheid (=blauwe puf)
- Medicatieschema bij acute benauwdheid (= blauwe puf)
- Afbouwschema Salbutamol (= blauwe puf) ná ziekenhuisopname
- Controle
- De kinderlongverpleegkundige van het SKB
- Vragen
1. Wat is benauwdheidMet gezonde longen gaat ademen vanzelf. Bij benauwdheid is er een gevoel van luchttekort. Dit kan een beangstigend gevoel zijn. Benauwdheid komt meestal door een verkoudheid of griep. Als uw kind regelmatig (ernstig) benauwd is, kan er sprake zijn van astma.
2. Wat is AstmaAstma is een chronische ontsteking van de luchtwegen. Kenmerkend zijn de aanvallen van benauwdheid, piepende ademhaling en/of hoesten. Dit komt omdat de spieren rond de luchtwegen verkrampen, de slijmvliezen opzwellen en in de luchtwegen slijmvorming kan ontstaan. De lucht komt er daardoor slechter doorheen. Dat maakt het ademhalen moeilijk. De diagnose astma is bij jonge kinderen niet goed vast te stellen omdat de longen nog niet uitgerijpt zijn. Jonge kinderen kunnen wel dezelfde klachten hebben als bij astma welke gepaard gaan met virusinfecties, we noemen dit peuterastma. Vaak gaan deze benauwdheidsklachten bij jonge kinderen weer over als de virusinfecties afnemen.
Of uw kind astma heeft, is vast te stellen door een gesprek met de (kinder)arts, lichamelijk onderzoek en eventueel nog met een longfunctieonderzoek. Tijdens dit onderzoek moet uw kind o.a. hard uitblazen. Jonge kinderen kunnen dit meestal nog niet goed. Vanaf ongeveer zes jaar is astma duidelijk vast te stellen. Als bij uw kind de diagnose astma is gesteld, weet u dat dit chronisch is. De klachten zullen echter soms meer en soms minder optreden.
3. Wat zijn de uitlokkende prikkels & factorenVirale luchtweginfecties zoals een neusverkoudheid, zijn in 70 tot 80 % van de gevallen de veroorzaker van een benauwdheidsaanval, soms in combinatie met allergische of niet- allergische prikkels.
LuchtweginfectiesGriep en/ of verkoudheid
Allergische prikkelsHuisstofmijt
- Schimmels: Schimmels / vocht in huis
- Hooikoorts:
- Huisdieren:
- Kat
- Hond
- Konijn
- Cavia
- Vogel, etc
- Overig:
- Voedsel: o.a. noten
- Geneesmiddelen
Niet – allergische prikkels- Bepaalde prikkelende stoffen in de lucht, zoals:
- Sigarettenrook
- Uitlaatgassen
- Deodorant / haarlak / parfum
- Schoonmaakmiddelen
- Baklucht
- Verflucht
- Weersomstandigheden, zoals:
- Wind
- Kou
- Mist / vochtig weer
- Inspanning / emotionele prikkels, zoals:
4. Lichaamssignalen herkennenIeder kind geeft andere signalen af wanneer het benauwd is. Het is belangrijk te ontdekken welke signalen uw kind afgeeft als het benauwd is. U kunt dan op tijd maatregelen treffen. Houd er wel rekening mee dat de signalen per moment kunnen wisselen, ook in hevigheid.
Hieronder staan lichaamssignalen beschreven die voortekenen kunnen zijn van benauwdheid bij uw kind. Bespreek samen met de kinderarts of kinder-longverpleegkundige welke signalen bij uw kind van toepassing zijn en kruis deze aan.
Ademhaling- piepende of brommende ademhaling
- ademhaling gaat sneller
- ademen gaat zwaarder
Bij ernstige benauwdheid- intrekkingen van de borstkas tussen de ribben en/of in de hals bij inademen
- uw kind spreekt met weinig woorden. Kan maar 1 of 2 woorden zeggen tussen twee ademteugen.
- de neusgaten verwijden zich bij het inademen (neusvleugelen
Houding- kromme rug (ineengedoken houding)
- opgetrokken schouders
- gespannen
Neus- verstopte neus
- snotteren
- zit vol (zowel verstopt als snotteren)
Mogelijke signalen die ook met benauwdheid te maken kunnen hebben zijn:
- hoofdpijn
- keel zit dicht / pijn
- buikpijn / geen eetlust
- huid is droog / jeukt
- ogen tranen / jeuken of andere allergische klachten
Zodra de bij uw kind bekende lichaamssignalen van beginnende benauwdheid optreden, start u meteen met het toedienen van Salbutamol volgens het medicatieschema bij beginnende benauwdheid, zie hoofdstuk 6 in de folder. Zodra acuut meerdere heftige lichaamssignalen optreden bij uw kind, start u met het toedienen van Salbutamol volgens het medicatieschema bij acute benauwdheid, zie hoofdstuk 7 in deze folder.
5. Welke inhalatiemedicatie wanneerKortwerkende luchtwegverwijders (blauwe puf)Salbutamol, Ventolin, Airomir, Bricanyl
Werking:
- geven verwijding van de luchtwegen en daardoor “meer” lucht
- werken snel, na 5 à 10 minuten
- werking houdt 4-6 uur aan
Gebruik:
- bij benauwdheid
- vóór inspanning (als er sprake is van inspanningsklachten)
- indien uw kind een poederinhalator (bijv. Diskus of Turbuhaler) gebruikt, is het advies om (in overleg met uw behandelend arts, kinderlongverpleegkundige) bij acute ernstige benauwdheid een dosisaerosol met voorzetkamer te gebruiken, aangezien dit laatste minder moeite kost om te inhaleren.
Bijwerkingen kunnen zijn:
Cariës (tandbederf), trillen van de handen, onrust, hyperactiviteit, hartkloppingen, versnelde hartslag.
Ontstekingsremmers (rode/bruine puf)Flixotide, Qvar, Pulmicort etc.
Ook wel inhalatiecorticosteroïden of luchtwegbeschermers genoemd.
Werking:
- voorkomt ontsteking in de luchtwegen of vermindert dit
- vermindert de prikkelbaarheid van de luchtwegen
- voorkomt voor een belangrijk deel beschadigingen van de luchtwegen
- werking treedt op na 3 tot 4 weken bij dagelijks gebruik
Gebruik:
- twee keer per dag, 's morgens en 's avonds op vaste tijdstippen tenzij anders afgesproken
- dagelijks gebruiken als onderhoudsmedicatie
- blijven gebruiken, ook als er géén klachten zijn (klachten blijven namelijk weg omdat de medicijnen dagelijks gebruikt worden)
Bijwerkingen kunnen zijn:
Cariës, schimmelinfectie in/om de mond, heesheid.
AttentieBij gelijktijdig gebruik van zowel luchtwegverwijders als ontstekingsremmers: eerst luchtwegverwijders (blauwe puf) inhaleren en pas daarna de ontstekingsremmers (rood/bruine puf) inhaleren.
Langwerkende luchtwegverwijders Serevent, Foradil, Atimos etc.
Werking:
- zorgen voor een langdurige verwijding van de luchtwegen
- werken tot circa 12 uur
Gebruik:
- twee keer per dag, op vaste tijdstippen, volgens voorschrift
- vaak in combinatie met ontstekingsremmers (rood/bruine puf) (evt. als combinatiemedicijn)
Combinatiemedicijnen (paarse puf)Seretide (combinatie van Flixotide en Serevent), Symbicort (combinatie van Pulmicort en Oxis), Foster (combinatie van Beclometason en Oxis), Flutiform.
Werking:
Bevatten zowel een ontstekingsremmer als een luchtwegverwijder
Gebruik:
Twee keer per dag, op vaste tijdstippen, volgens voorschrift
Bijwerkingen kunnen zijn:
Cariës, schimmelinfectie in/om de mond, heesheid.
De medicatie kan op verschillende manieren worden gebruikt. Hiervoor krijgt u instructies door de kinderlongverpleegkundige.
Bijwerkingen voorkomenTer voorkoming van bijwerkingen is het belangrijk ná het puffen:
- goed de mond te spoelen
- een slok water te drinken
- iets te eten
- de tanden te poetsen
6. Medicatieschema bij beginnende benauwdheid
(=blauwe puf)“Salbutamol - zo - nodig - schema”. U start met dit medicatieschema als uw kind bekende lichaamssignalen afgeeft die het voorteken zijn van benauwdheid.
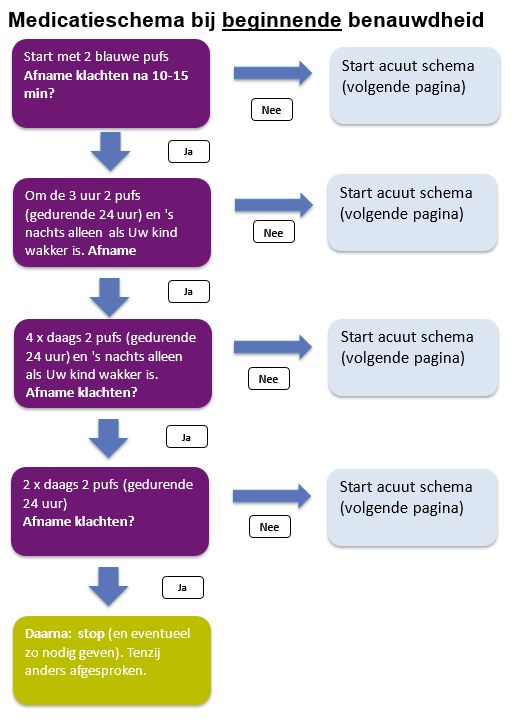 Attentie bij gebruik van een voorzetkamer:
Attentie bij gebruik van een voorzetkamer:Voor 2 pufs geldt: eerst 1 puf (dan 5-10x in en uit ademen), daarna opnieuw schudden en dan pas de tweede puf (en weer 5-10x in en uit ademen).
7. Medicatieschema bij acute benauwdheid (= Blauwe puf)“Salbutamol – acuut – schema”. Zodra acuut meerdere heftige lichaamssignalen optreden bij uw kind, start u met het toedienen van Sallbutamol
volgens het schema: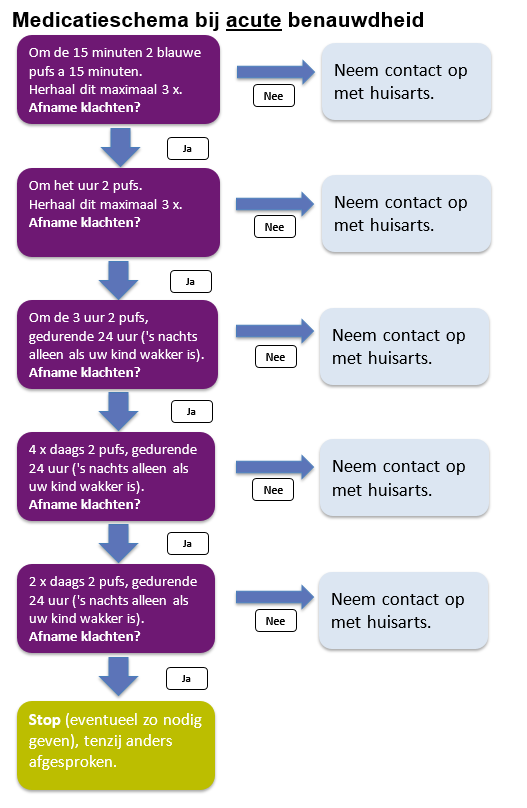 8. Afbouwschema Salbutamol (= blauwe puf) ná ziekenhuisopname
8. Afbouwschema Salbutamol (= blauwe puf) ná ziekenhuisopname
Dag 1&2: 4 x daags 2 pufs: +/- 08.00 – 12.00 – 16.00 – 20.00
Dag 3&4: 3 x daags 2 pufs: +/- 08.00 – 14.00 – 20.00
Dag 5&6: 2 x daags 2 pufs: +/- 08.00 – 20.00
Vanaf dag 7 Stop Salbutamol. Attentie:Voor alle dagen geldt: als uw kind wakker is mag u uw kind ook eventueel 's nachts bij klachten 2 pufs Salbutamol geven. Vanaf dag 7 hoeft u dit medicijn alleen nog te puffen bij uw kind, indien hij of zij opnieuw klachten heeft. Wees hierbij alert op lichaamssignalen en uitlokkende prikkels! Heeft u het gevoel dat uw kind onvoldoende opknapt? Neem dan contact op met uw huisarts.
Meer informatieKijk voor informatie over astma (bij kinderen) op:
www.longfonds.nlKijk voor gebruiksaanwijzingen en instructiefilmpjes van uw inhalator op:
www.inhalotorgebruik.nl
9. ControleAls uw kind weer naar huis gaat, krijgt u een afspraak mee voor controle bij de kinderarts en kinderlongverpleegkundige. Mogelijk blijft uw kind een langere tijd onder controle bij de kinderarts en/of kinderlongverpleegkundige. Wij verzoeken u bij iedere controle de pufjes en voorzetkamer die uw kind gebruikt, mee te brengen.
U krijgt minimaal twee afspraken met de kinderlongverpleegkundige. Of daarna nog een afspraak nodig is hangt af van de noodzaak en uw eigen behoefte of die van uw kind. Ook is telefonisch overleg mogelijk.
Praktische tips ter voorbereiding op uw afspraak bij de kinderarts en / of kinderlongverpleegkundige:Om zo goed mogelijk voorbereid op de afspraak te komen, is het belangrijk dat u aan de volgende zaken denkt:
- Als uw kind inhalatiemedicijnen of andere medicatie heeft, wilt u deze dan meenemen naar uw afspraak.
- Heeft u of uw kind al vragen over astma of luchtwegproblemen dan kunt u deze thuis opschrijven en meenemen naar uw afspraak.
- Meenemen van het individuele zorgplan
10. De kinderlongverpleegkundige van het SKB De kinderlongverpleegkundige is een verpleegkundige die gespecialiseerd is in astma en luchtwegproblemen bij kinderen. De klachten die hierbij kunnen optreden, zijn bijvoorbeeld hoesten en kortademigheid. De behandeling bij astma en luchtwegproblemen kan ingrijpend zijn. Steun kan daarom belangrijk zijn voor u en uw kind. De kinderlongverpleegkundige kan u deze steun bieden. Zij kan u:
- Uitleg geven over het ziektebeeld
- Vertellen in welke omstandigheden de klachten ontstaan of blijven bestaan
- Informeren over wat u moet doen bij een benauwdheidsaanval
- Vertellen hoe de medicijnen werken en hoe de inhalator moet worden gebruikt
- Informeren over de maatregelen die u kunt nemen in uw huishouden
- Adviseren hoe u kunt omgaan met reacties uit uw omgeving
- Adviseren of verwijzen naar instanties als u wilt stoppen met roken
- Ondersteuning geven bij opvoedingsvragen
Over al deze onderwerpen en natuurlijk uw eigen vragen kan de kinderlong-verpleegkundige met u praten. Daarnaast heeft de kinderlongverpleegkundige regelmatig contact met de kinderarts of indien nodig met een andere specialist.
11. VragenHeeft u nog vragen of behoefte aan meer informatie, neemt u dan gerust contact op met de polikliniek Vrouw/kind of de Kinderlongverpleegkundige.
U kunt de polikliniek Vrouw/kind bereiken van maandag tot en met vrijdag van 8.30– 16.30 uur op telefoonnummer 0543 54 43 50.
Via de secretaresses van de polikliniek is ook een afspraak te plannen bij de Kinderlongverpleegkundige.
Uiteraard kunt u ook contact opnemen met uw huisarts.
Toestemming voor een behandeling door kind en/of oudersVolgens de WGBO (Wet Geneeskundige Behandelovereenkomst) mag een behandeling alleen worden uitgevoerd als daar toestemming voor is gegeven door kind en/of ouders. Wie deze toestemming geeft is afhankelijk van de leeftijd van het kind.
Om toestemming te kunnen geven moet een kind of jongere en zijn/haar ouders de informatie van de behandelaar krijgen. Deze bespreekt in begrijpelijke taal:
- het doel en de aard van het onderzoek of behandeling
- de te verwachten resultaten
- de mogelijke risico's
- eventueel alternatieve behandelingen.
Kinderen jonger dan twaalf jaar- aan jou èn aan je ouders moet worden verteld wat er aan de hand is en wat er aan kan worden gedaan
- het zijn je ouders die toestemming moeten geven voor een onderzoek of behandeling.
Jongeren van twaalf tot en met vijftien jaar- zowel jijzelf als je ouders hebben recht op informatie
- zowel jijzelf als je ouders mogen in je medisch dossier kijken
- zowel jijzelf als je ouders moeten toestemming geven voor een onderzoek of behandeling
- wanneer jij en je ouders van mening verschillen, geeft jouw mening meestal de doorslag. De behandelaar moet dan wel zeker weten dat je alle informatie goed hebt begrepen.
Jongeren van zestien en zeventien jaar Vanaf 16 jaar is de beslissing aan jou:
- alleen jij hebt recht op informatie
- alleen jij beslist of je een behandeling wilt of niet
- alleen jij mag je medisch dossier inzien.
Als je dat fijn vindt, mogen je ouders ook geïnformeerd worden en meebeslissen.
Meer over toestemming en informerenNaast rechten, heb je als patiënt ook plichten. Je moet de zorgverlener altijd voldoende informeren, zodat deze een goede diagnose kan stellen. Meer informatie over deze rechten en plichten voor ouders, patiënten en hulpverleners vind je op:
En in de folder
De rechten en plichten van de patiënt, verkrijgbaar op de afdeling en bij Patiënteninformatie in de centrale hal.
Geheimhouding en recht op privacyAlle medewerkers van ons ziekenhuis hebben een geheimhoudingsplicht. Verder heeft u als patiënt recht op privacy. Uitgebreide informatie hierover kunt u vinden in de folder ‘De rechten en plichten van de patiënt’. Deze is te vinden op: folders.skbwinterswijk.nl.




