U bent bij de orthopedisch chirurg geweest om uw klachten te bespreken en te laten onderzoeken. U bent met de orthopedisch chirurg overeengekomen dat het plaatsen van een kunstheupgewricht een goede oplossing is voor het verminderen van uw klachten. In deze folder wordt beschreven hoe het gehele traject van een totale heupoperatie, ook wel zorgpad heup genoemd verloopt.
Wij adviseren u deze brochure zorgvuldig door te lezen en mee te nemen bij uw opname.
InhoudsopgaveVoorbereiding op uw opname en revalidatie
Een totale heupprothese
Verpleegafdeling
Opname en verblijf
Weer thuis
Richtlijnen, houding en oefeningen
Wij wensen u veel succes bij de voorbereiding, de herstelperiode en met uw revalidatie! 1. Voorbereiding op uw opname en revalidatie Medische voorbereidingDe orthopedisch chirurg beoordeelt tijdens het consult uw ziektegeschiedenis en uw lichamelijke conditie.
Het kan zijn dat aanvullend onderzoek door de internist, cardioloog of geriater noodzakelijk is.
Voor de operatie krijgt u een afspraak bij de anesthesioloog, apothekersassistente en de verpleegkundige. Ook wel POS spreekuur genoemd (pre operatieve screening).
De anesthesioloogDe anesthesioloog beschikt over uw medische gegevens, uw medicijnlijst, laboratoriumgegevens en een eventueel hartfilmpje. Op basis van deze gegevens bepaalt de anesthesioloog tijdens uw bezoek of u in een goede conditie bent voor de operatie van de heup.
De anesthesioloog bespreekt met u welke medicatie u wel en niet mag innemen voor de operatie.
Verder zal de anesthesioloog met u bespreken wat u mag eten en drinken op de dag van opname.
De apothekersassistente.Als u medicijnen gebruikt gaat u langs bij de apothekersassistente, zij bekijkt samen met u de medicatie. Bij wijzigingen in uw medicatie, na dit gesprek, graag bellen met de apothekersassistentie T. 0543-544721
De verpleegkundigeIn het gesprek met de verpleegkundige komt de verzorging en behandeling tijdens uw opname in het ziekenhuis aan bod. Verder zal de verpleegkundige met u bekijken of alles rondom het ontslag naar huis geregeld is. Natuurlijk hebt u ook alle gelegenheid om vragen te stellen.
OpnameplanningPlanning van de opnamedatum, instructie en voorlichtingsmiddag.Als de orthopedisch chirurg samen met u heeft besloten dat u geopereerd zult worden, worden uw gegevens digitaal doorgestuurd naar de afdeling opname. Een medewerker van deze afdeling plant vervolgens de benodigde afspraken voor u in. U ontvangt deze afspraken op papier.
De afspraak voor de instructie- en voorlichtingsmiddag wordt direct door de polikliniek ingepland en tijdens uw bezoek aan de poli met u gedeeld.
De oproepEen medewerker van de afdeling opname neemt de donderdag voor opnamedatum telefonisch contact met u op. U krijgt dan uw opnamedatum en op welk tijdstip u wordt verwacht. Tevens krijgt u informatie over wat u mag eten en drinken op de dag van opname.
Informatie en vragen over opnameAls u kort voor opname een infectie hebt doorgemaakt of een wond(je) hebt aan het te opereren been wilt u dit dan melden bij de afdeling opname. Een recente opname in een ander (buitenlands) ziekenhuis of als u in contact komt met varkens of vleeskalveren moet u ook melden. Dit kunnen redenen zijn om uw operatie uit te stellen. Ook als u vragen heeft over de opnamedatum kunt u de afdeling opname bellen T. 0543-544888. In de brochure 'Opname en verblijf' vindt u uitgebreide informatie en handige tips over het verblijf in het SKB.
Voorlichting en instructiebijeenkomstHet is raadzaam om hierbij samen met uw partner of naaste aanwezig te zijn. Tijdens deze bijeenkomsten hoort u wat er van u en uw partner of naaste verwacht wordt en welke voorbereidingen u kunt treffen. Neemt u vooral deze informatiemap en een passend loophulpmiddel mee; twee elleboogkrukken of een rollator.
Als u in de thuissituatie al een loophulpmiddel gebruikt, neem deze dan mee.
De bijeenkomst duurt in totaal twee en een half uur. Tijdens de bijeenkomst krijgt u uitleg en advies van een fysiotherapeut. U ontvangt informatie op maat en oefent met een geschikt loophulpmiddel. Deze bijeenkomst is onderdeel van uw behandeling en wordt niet als fysiotherapeutische behandeling in rekening gebracht bij uw zorgverzekeraar.
U krijgt informatie van de verpleegkundige en verpleegkundig specialist orthopedie over het verblijf in het ziekenhuis, de operatie, verdoving en de herstel periode thuis.
Bovendien kunt u er andere patiënten ontmoeten die een soortelijke heupoperatie zullen ondergaan. Er is gelegenheid om vragen te stellen.
Voorbereiding thuisEen goede voorbereiding is belangrijk om uw operatie en herstelperiode zo goed mogelijk te laten verlopen. U kunt hier voor de operatie ook al aan werken. U kunt maatregelen treffen in uw huis die uw thuiskomst na de operatie gemakkelijker en veiliger maken. De oefeningen doornemen en vast kijken welke bewegingen u na de operatie niet meer mag maken. Op www.skbwinterswijk.nl/videofysio vindt u ook een filmpje met adviezen en oefeningen voor na uw heupoperatie.
Het kan zijn dat dit gevolgen heeft voor de inrichting van uw huis en manier van bewegen. In hoofdstuk 6 staan hiervoor adviezen en oefeningen.
De maatregelen zijn nodig om u snel en veilig naar huis te
laten gaan.
Maatregelen vóór uw opname- Voorkom dat uw lies en het operatiegebied - uw bovenbeen - wondjes of irritaties vertonen voordat u geopereerd wordt. Als u een wondje heeft, aan het te opereren been, meld dit dan bij de poli orthopedie T.0543-544560
- Denkt u dat u een infectie doormaakt vóór opname, wilt u dit dan melden aan de poli orthopedie.
- Bij een infectie kunt u bijvoorbeeld denken aan een blaasontsteking of keelontsteking. De orthopedisch chirurg zal uiteindelijk beslissen of de operatie bij u door kan gaan.
- Als u pijnstillers gebruikt, kunt u deze tot aan de operatiedag blijven gebruiken.
- Als u antistolling gebruikt in de vorm van tabletten of poeders, meldt u dit dan aan de orthopedisch chirurg. Meestal dient u ruime tijd voor de operatie te stoppen met het innemen van bloedverdunnende middelen.
- Na de operatie zult u enige tijd met een passend loophulpmiddel moeten lopen. U moet uw loophulpmiddel meenemen naar de instructiebijeenkomst en uw opname. Het loophulpmiddel kunt u bij de thuiszorgwinkel kopen of huren.
- Loopt u al met een rollator, neem deze dan mee tijdens de opname.
Aanpassingen in uw woningUw thuisrevalidatie wordt gemakkelijker als u uw huis van te voren aanpast, u kunt zelf het beste inschatten wat op uw situatie van toepassing is.
Looppaden- Verwijder losse kleden om struikelen te voorkomen.
- Zorg dat de overgang tussen verschillende soorten vloerbedekking zo gelijkmatig en veilig mogelijk is, zodat u niet struikelt
Trappen - Trapleuningen moeten goed verankerd zijn aan één of beide zijden van de trap.
- Trapbekleding moet veilig en vlak liggen.
Meubels- Meubels moeten uw looppad niet versperren en er moet voldoende ruimte zijn om met een loophulpmiddel te lopen.
- De stoel waar u in zit, moet aan de volgende eisen voldoen:
o U zit met uw heupen en knieën in een rechte hoek (90 graden);
o Een vlakke en stevige zitting, waarin u niet teveel kunt wegzakken;
o Een hoge rugleuning en twee armleuningen voor voldoende steun. - Een te laag bed kunt u op klossen zetten (te lenen bij de thuiszorgwinkel) of op omgekeerde bierkratjes.
- Is er een mogelijkheid om eventueel een (eigen) bed beneden te plaatsen? Mocht het traplopen tijdens opname niet verlopen zoals gewenst dan kan het noodzakelijk zijn om tijdelijk een (eigen) bed beneden te plaatsen. De fysiotherapeut zal dit met uw bespreken, wanneer nodig.
Toilet en douche - Uw toiletpot moet de juiste hoogte hebben zodat uw heup niet te ver buigt. U kunt een toiletverhoger of een toiletstoel kopen of huren bij de thuiszorgwinkel.
- Twee beugels aan weerskanten van het toilet geven u extra steun bij het opstaan van het toilet. De beugels zijn verkrijgbaar bij een doe-het-zelfwinkel.
- U kunt een beugel aan de muur bevestigen als er een hoge instap is naar de douche. U vindt dan steun bij het instappen.
- Een antislipmat in de douche voorkomt uitglijden en geeft stabiliteit.
MantelzorgU kunt uw partner, kinderen, buren, vrienden en/of kennissen inschakelen om u te helpen na ontslag uit het ziekenhuis. Het zou een optie kunnen zijn, zolang u hulp nodig heeft, om bij familie te logeren of familie te laten logeren bij u thuis.
Kunt u niet terugvallen op mantelzorg dan is er een mogelijkheid om huishoudelijk hulp en/of maaltijdvoorziening te regelen. Voor persoonlijke verzorging kunt u al voor de operatie contact opnemen met een wijkverpleegkundige, zij kan dan alvast kennis komen maken met u en eventuele hulpmiddelen inzetten.
Huishoudelijke activiteitenHet is handig om de spullen die u vaak gebruikt, bijvoorbeeld in de keuken, tussen heup- en schouderhoogte neer te zetten. Hiermee voorkomt u onnodig bukken of reiken.
Huishoudelijke hulp Heeft u huishoudelijke hulp nodig na de operatie, dan kunt u dit geruime tijd voor de operatie via het WMO loket van uw gemeente aanvragen.
Maaltijdvoorziening Inventariseer voor uw opname met uw partner of naaste of er hulp nodig is bij het bereiden van een maaltijd en wie de boodschappen verzorgd. Informeer indien nodig in uw omgeving naar maaltijdvoorzieningen.
Aanschaf van hulpmiddelenEr zijn een aantal hulpmiddelen waar u na ontslag uit het ziekenhuis gebruik van kunt maken. De meeste hulpmiddelen zijn te koop of te leen te krijgen bij de thuiszorgwinkel, zoals:
- Helping Hand, hiermee kunt u kleine voorwerpen oprapen zonder te hoeven bukken. Maar ook eventueel (onder)-broek aandoen.
- Lange schoenlepel, zodat u de schoenen zelf kunt aantrekken; als de schoenlepel aan de bovenzijde voorzien is van een haak dan kunt u deze ook gebruiken om bijvoorbeeld uw onderbroek op te trekken.
- Elastische schoenveters (bij veterschoenen), zodat u makkelijk in de schoen kunt stappen.
- Sokkenaantrekker, een hulpmiddel om uw sokken aan te trekken zonder te bukken.
- Klossen om eventueel een laag bed te verhogen.
- Toiletstoel, als u geen toilet op de slaapverdieping heeft.
- Toiletverhoger, waarmee u een te laag toilet tijdelijk op een goede hoogte kunt brengen.
- Beugels, voor aan de muur in het toilet en in de doucheruimte.
- Douchestoel of douchekruk.
- Twee beugels aan weerskanten van het toilet geven u extra steun bij het opstaan van het toilet. Bij een doe-het-zelfwinkel kunt u deze kopen.
- Een antislipmat in de douchebak voorkomt uitglijden en geeft stabiliteit.
- U kunt een beugel aan de muur bevestigen als er een hoge instap is naar de douche. U vindt dan steun bij het instappen.
2. Een totale heupprothese Een gezond heupgewricht
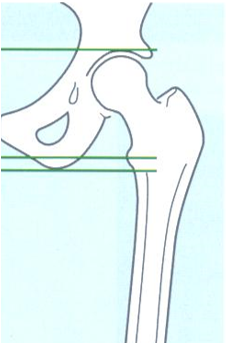
Het heupgewricht is een kogelgewricht dat bestaat uit de heupkop en de heupkom. De kop en de kom passen precies in elkaar (tekening) en kunnen naar alle kanten draaien.
De gewrichtsvlakken van de kom en de kop zijn bekleed met een laag kraakbeen. Dit heeft een schok-dempende functie. Tussen de gewrichtsvlakken zit een soort smeervloeistof, hierdoor kan het gewricht soepel bewegen. De kop en de kom worden bij elkaar gehouden door een gewrichtskapsel en gewrichtsbanden.
| 
|
GewrichtsslijtageBij gewrichtsslijtage, artrose, wordt het kraakbeen-oppervlak van het gewricht aangetast. De kraakbeen-laag kan uiteindelijk zo beschadigd zijn dat de gewrichtsvlakken niet soepel langs elkaar kunnen glijden. U zult merken dat het bewegen van uw heup moeilijker gaat en dat u pijnklachten krijgt.
Als u pijn heeft voelt u dat meestal in de liesstreek, vooral als u vanuit een stoel opstaat. Dit noemen we startpijn. Pijnklachten zijn de belangrijkste reden om te kiezen voor een heupoperatie. Als u in beweging blijft, zult u merken dat de klachten verminderen. Bij toenemende slijtage krijgt u meer klachten en kunt u er tijdens uw nachtrust last van hebben.
Een nieuw heupgewrichtEr zijn twee operatiemogelijkheden voor het plaatsen van een nieuwe heup. De eerste mogelijkheid heet een
gecementeerde totale heup en de tweede mogelijkheid heet een
ingroei totale heup. Bij de
gecementeerde totale heup wordt de steel met zogenaamd botcement bevestigd.
De
ingroei totale heup wordt zonder botcement bevestigd.
De naam zegt het al: de heup moet vanzelf ingroeien. De keuze voor één van deze operaties wordt samen met u bepaald. Uw orthopedisch chirurg zal u uitleggen wat de effecten voor u zijn. Uw leeftijd en de mogelijke belasting van het heupgewricht spelen hierbij een rol. Onze ervaring is dat de meeste heupoperaties succesvol verlopen. Patiënten merken dat de pijn grotendeels is verdwenen. Enkele maanden na de operatie bewegen patiënten zich beter dan ervoor. U kunt zich voorstellen dat lopen, fietsen, autorijden, zwemmen en dergelijke gemakkelijker gaan. Een kunstheup kan zware schokken en overmatige belasting niet goed opvangen. Bewegingen zoals springen en langdurige bergwandelingen worden daarom afgeraden. In overleg met uw arts en fysiotherapeut kunt u bespreken welke sporten geschikt voor u zijn.
 Anesthesie tijdens de operatie
Anesthesie tijdens de operatieDe meeste patiënten ondergaan deze operatie met een ruggenprikverdoving. Het heeft veel voordelen ten opzichte van een algehele narcose. Een ruggenprik is een plaatselijke verdoving waarbij een zeer dun slangetje ingebracht wordt in uw rug om de verdoving en pijnstilling te geven. U kunt tijdens de verdoving uw benen niet bewegen. Een aantal uren na de operatie, begint het gevoel in uw benen weer terug te komen. De meeste patiënten ervaren het plaatsen van de ruggenprik niet als pijnlijk. Daarnaast wordt er door de orthopedisch chirurg tijdens de operatie een verdovingsvloeistof in het operatiegebied gespoten als pijnstilling. Hierdoor kunt u sneller mobiliseren. Of u tijdens de operatie wakker bent of slaapt bespreekt u met uw anesthesioloog. In de folder 'Uw operatie en anesthesie' leest u meer over anesthesie en de ruggenprik.
Risico’s en mogelijke complicatiesNet als bij andere operaties zijn ook aan deze operatie risico’s verbonden en bestaat er een kans op complicaties. Deze komen zelden voor en uw orthopedisch chirurg en alle anderen die betrokken zijn bij uw verzorging, zullen er alles aan doen om deze complicaties te voorkomen. Mogelijke risico’s en complicaties zijn:
HeupluxatieBij een heupluxatie is de heupkop uit de heupkom geschoten. Een heupluxatie kan direct na de operatie optreden, maar ook nog na weken, maanden, of zelfs vele jaren na de operatie. U verkleint de kans op een heupluxatie als u zorgvuldig de richtlijnen en oefeningen opvolgt die u zijn voorgeschreven.
InfectieEen zeer klein percentage van alle patiënten die een nieuw gewricht krijgen loopt een infectie op. In deze situatie is een intensieve behandeling met medicijnen nodig en eventueel ook een operatieve ingreep.
LoslatenEen kunstheup kan, na tien tot ongeveer vijftien jaar, los gaan zitten. Dit gaat bijna altijd gepaard met pijn. Meestal moet de prothese dan vervangen worden door een nieuwe heupprothese.
BeenlengteNa de operatie bestaat er een kleine kans op een beenlengteverschil. Bespreek het daarom tijdens de eerste controle bij de orthopedisch chirurg.
AnesthesieBij de anesthesie kunnen complicaties voorkomen. Hebt u in het verleden complicaties ervaren met verdoving, breng dan uw anesthesioloog op de hoogte.
TromboseIedere operatiepatiënt heeft een verhoogde kans op trombose. Dit betekent dat er in de bloedbaan een stolsel wordt gevormd. Om trombose te voorkomen krijgt u voor gedurende 35 dagen één keer daags één tablet. Dit is geeft geen garantie dat trombose niet optreedt.
Delier (acute verwardheid)Tijdens een ziekenhuisopname hebben oudere patiënten een verhoogd risico om een acuut optredende verwardheid door te maken. Het komt vooral voor tijdens ziekte of na een operatie. Wanneer dit optreedt is het belangrijk dat de artsen en verpleegkundigen dit zo vroeg mogelijk herkennen en behandelen. Als u zichzelf anders voelt, of uw naasten zien dat u zich anders gedraagt, dan is het verstandig om dit zo snel mogelijk aan de verpleegkundige door te geven.
Spierpijn Na de operatie kunt u last hebben van (spier)pijn. De pijn na het plaatsen van een totale heupprothese wordt geleidelijk aan minder, beginnend ongeveer 1-2 weken na de operatie. Advies is om de pijnstillers goed te gebruiken. Drie tot vier maanden na de operatie treedt een aanzienlijke verbetering op. Tot ongeveer een jaar na de operatie kunnen er nog milde pijnklachten zijn na flinke inspanning, zoals na een lange wandeling. Uw been kan na de operatie dikker zijn dan het andere been, dit is niet ongewoon. Het dik worden vermindert door dagelijks de benen omhoog te leggen en door weer in beweging te komen.
3. Verpleegafdeling Chirurgie D1 VerpleegafdelingU wordt opgenomen op de verpleegafdeling. Uw hoofdbehandelaar is de orthopedisch chirurg. Als het nodig is worden andere specialisten als medebehandelaar gevraagd.
Wie ontmoet u op de afdelingOp de afdeling werkt een team van verpleegkundigen. Zij zijn verantwoordelijk voor de zorg tijdens uw verblijf in het ziekenhuis. De verpleegkundige fungeert als een schakel tussen u, de orthopedisch chirurg en andere disciplines, zoals de fysiotherapeut. We streven ernaar dat u zoveel mogelijk door dezelfde verpleegkundigen wordt verzorgd.
Naast verpleegkundigen, verpleegkundig specialisten, stagiaires, orthopeden en fysiotherapeuten ontmoet u nog andere medewerkers.
De zorgassistentes zorgen voor uw maaltijden en drinken. Bovendien houden zij uw kamer schoon.
De afdelingssecretaresse verzorgt een groot deel van de administratie rondom uw opname. De verpleegkundig specialist komt dagelijks visite lopen.
Bereikbaarheid verpleegkundige Als u een vraag, opmerking of klacht heeft kunt u altijd een verpleegkundige aanspreken.
Het telefoonnummer van de afdeling is: 0543-54 45 11.
BezoekBezoek van familie en vrienden betekent vaak een aangename onderbreking van uw dag. Toch kan bezoek erg vermoeiend zijn voor u en uw medepatiënten. Op de patiëntenkamers mogen daarom niet meer dan twee bezoekers per patiënt aanwezig zijn. Het is belangrijk dat u zo spoedig mogelijk herstelt, daarom hebben therapieën voorrang tijdens bezoekuur.
4. Opname en verblijf
OpnameTijdens uw verblijf in het ziekenhuis maakt u deel uit van een druk programma. Hieronder leest u wat u kunt verwachten. U zult één of twee nachten in het ziekenhuis verblijven.
Wat neemt u mee naar het ziekenhuisAangezien u een actief revalidatieprogramma gaat volgen, is het raadzaam comfortabele kleding te dragen, die goed wasbaar is. Uw bovenbeen is na de operatie wat dikker dan normaal. En omdat de wond kan nalekken, zit er een verband op. Wat u verder nodig heeft, verschilt van persoon tot persoon. Dit lijstje is een aanvulling op de lijst die u in de brochure ‘Opname en verblijf’ vindt.
1. Goed ingelopen stevige schoenen. Bij veterschoenen elastische schoenveters bevestigen.
2. Gemakkelijk zittende en wasbare kleding
3. Een passend loophulpmiddel
4. Hulpmiddelen
5. Deze voorlichtingsbrochure
Waar meldt u zich voor opnameOp de afgesproken dag en tijdstip meldt u zich bij afdeling D1 (route 7.3), op de eerste verdieping.
De verpleegkundige begeleid u naar de kamer waar u zich klaar kunt maken voor de operatie. Eventueel samen met partner of naaste.
De voorbereiding op de operatieDe verpleegkundige meet uw vitale lichaamsfuncties.
U krijgt operatiekleding aan en medicijnen tegen pijn zodat die alvast kunnen inwerken.
Tijdens de operatie mag u geen contactlenzen dragen. Uw bril kunt u ophouden en een gebitsprothese kan blijven zitten, net zoals een gehoorapparaat. Eventuele sierraden, piercings en nagellak moet u verwijderen.
U hebt van tevoren gehoord of u deze ochtend thuis nog iets mag eten en drinken.
Tenslotte vraagt de verpleegkundige u om een pijl te zetten richting de heup waaraan u wordt geopereerd.
PatiëntveiligheidTer verhoging van de patiëntveiligheid vragen onze medewerkers regelmatig naar uw naam en geboortedatum. Daarnaast wordt rondom de operatie meerdere malen een checklist afgewerkt, waarbij men nagaat of alle gegevens juist zijn en of alle handelingen zijn uitgevoerd. Ook bij de overdracht van de operatie afdeling naar de verpleegafdeling vindt deze controle plaats.
De operatieDe verpleegkundige krijgt bericht wanneer u op de operatiekamer verwacht wordt. U wordt op uw bed naar de voorbereidingskamer gereden. Deze kamer bevindt zich in het operatiekamercomplex. Nadat u een infuus heeft gekregen zal de anesthesioloog de verdoving toedienen.
Vervolgens wordt u op de operatietafel gelegd. Tijdens de operatie wordt het aangetaste gewricht vervangen door een kunstgewricht. De operatie duurt ongeveer één uur.
Na de operatie Na de operatie wordt u naar de uitslaapkamer gebracht. Daar verblijft u één á twee uur, afhankelijk van hoe u zich voelt. Daarna halen verpleegkundigen u op en brengen ze u naar de afdeling. U hebt dan nog een infuus, via het infuus krijgt u vocht en medicatie toegediend.
Als u weer op de afdeling bent krijgt u de mogelijkheid om uw contactpersoon te bellen.
Afhankelijk van hoe u zich voelt mag u weer normaal eten.
Een verpleegkundige komt regelmatig vragen hoe u zich voelt, meet uw vitale lichaamsfuncties en kijkt naar de pleister op de operatiewond. Daarnaast vraagt de verpleegkundige u of u pijn heeft en in welke mate dat is, het is ook belangrijk dat u zelf tijdig pijn aangeeft. De verpleegkundige zal met u controleren of het gevoel in uw benen terug komt. Een paar uur na de operatie zal u met hulp van de fysiotherapeut of verpleegkundige voor de eerste keer uit bed gaan. Zo snel mogelijk mobiliseren is belangrijk en bevorderd het herstel. Voldoende pijnstilling is noodzakelijk om goed te kunnen bewegen. Het is dus belangrijk dat u tijdig aangeeft of u pijn heeft.
De eerste dag na de operatie wordt er bloed geprikt en een röntgenfoto van de heup gemaakt. Het infuus wordt verwijderd.
MedicijnenVanaf de operatiedag krijgt u een aantal medicijnen, dit is afhankelijk van hoe het herstel verloopt. Ze zijn vooral om pijn, infectie, verkalking en trombose te voorkomen:
- Om trombose te voorkomen krijgt u tot 35 dagen na uw operatie een medicijn.
- Kalkaanslag rondom uw nieuwe heup is niet wenselijk. U krijgt daarom gedurende 5 dagen een medicijn die dat moeten voorkomen.
- De kans op een ontsteking moet zo klein mogelijk zijn. U krijgt daarom gedurende 24 uur na de operatie een antibioticum toegediend.
- U krijgt verschillende pijnstillers om pijn te voorkomen.
- Tegen eventuele misselijkheid kunt u ook een medicijn krijgen.
Mobiliseren na de operatieZodra de verdoving is uitgewerkt kunt u starten met mobiliseren onder begeleiding van een fysiotherapeut. Tijdens de opname gaat u leren mobiliseren met een passend hulpmiddel, krijgt u oefeningen ter versterking van de spieren en krijgt u advies op maat. De fysiotherapeut geeft aan wanneer u zelfstandig kunt gaan lopen met een passend loophulpmiddel. De verpleegkundige zal tijdens de opname ook met u gaan lopen, maar u mag ook de verpleegkundige vragen om met u te gaan lopen.
Het is daarnaast belangrijk om twee maal per dag een half uur plat te liggen op bed voor het strekken van de heup.
Ontslag De verpleegkundige bepaalt samen met de fysiotherapeut en orthopedisch chirurg / verpleegkundig specialist wanneer u met ontslag kunt.
Wanneer kunt naar huis?Als u naar huis gaat is het belangrijk dat u zelfstandig:
- in en uit bed kunt komen
- in en uit een stoel kunt komen
- in uw toilet- en douchebehoeften kunt voorzien
- kunt lopen met behulp van een loophulpmiddel
- de trap op- en af kunt lopen met behulp van een loophulpmiddel (als u een trap in huis moet gebruiken).
- de pijn acceptabel is
- u bent zelfstandig in wassen/aankleden. Of u heeft zelf al contact gehad met een wijkverpleegkundige over professionele hulp thuis.
Als u zelfstandig bent in bovenstaande kan het betekenen dat u de dag na de operatie al met ontslag gaat.
Wanneer u bij een van de bovenstaande punten hulp nodig heeft, is dit vooraf al ingezet.
De verpleegkundige voert een ontslaggesprek, wanneer mogelijk in bijzijn van uw partner of naaste. De volgende punten worden besproken:
- U krijgt een afspraken kaart met een vervolg afspraak, met röntgenfoto, bij de orthopedisch chirurg, +/- 6 weken na de operatie.
- In de meeste gevallen krijgt u oplosbare hechtingen. Als u geen oplosbare hechtingen heeft gekregen, moet u uw hechtingen laten verwijderen bij de huisarts. De verpleegkundige informeert u over wanneer u hiervoor een afspraak moeten maken bij de huisarts.
- Ontslagmedicatie die u op kunt halen bij de apotheek. Het is belangrijk dat u naast de medicatie paracetamol vier keer per dag twee tabletten van 500 mg gebruikt. Deze moet u zelf aanschaffen.
- Machtiging voor uw eigen fysiotherapeut. De afspraak met de fysiotherapeut, die u thuis gaat behandelen, moet u zelf maken.
- U krijgt informatie over de wondverzorging en het douchen.
De dag na ontslag belt de verpleegkundige u op om te horen hoe het gaat en vraagt ook naar uw ervaring van de opname.
5. Weer Thuis HuisartsDe assistente van de huisarts verwijdert eventueel de hechtingen. U moet hiervoor een afspraak maken, zodat twee weken na de operatie de hechtingen verwijdert kunnen worden. Verder ontvangt uw huisarts van de orthopedisch chirurg een ontslagbrief. Daarin staat een verslag van uw behandeling in het ziekenhuis, uw toestand bij ontslag en de eventuele noodzakelijke nazorg.
WondU heeft een pleister op de wond die maximaal zeven dagen mag blijven zitten. De verpleegkundige zal u inlichten of u met deze pleister mag douchen. Is deze pleister al eerder verwijderd dan volgt u de richtlijnen van de verpleegkundige. Zolang de wond nog lekt, mag u niet douchen. De wond moet minimaal 48 uur droog zijn.
Problemen, pijn, koortsHieronder vindt u een aantal signalen die kunnen duiden op een mogelijke complicatie van uw nieuwe heup:
38,5 Celsius koorts of hoger,
abnormale roodheid, warmte of vochtafscheiding wond,
meer pijn in uw heup die niet wordt verlicht door pijnstillers,
meer pijn of zwelling van uw kuit.
Mocht u vragen of problemen hebben dan kunt u contact opnemen met de poli orthopedie T. 0543-544560. Buiten kantooruren kunt u contact opnemen met de huisarts(enpost).
Zwelling van de wond of bovenbeenNa de operatie kan de heup gezwollen zijn. U kunt de wond zelf koelen met coldpack, deze zijn te koop bij apotheek of drogist. U doet de coldpack in een doek, zodat de huid niet bevriest. De huid mag op deze manier niet langer dan 15 minuten gekoeld worden.
Controle bij de orthopedisch chirurgZes weken na de operatie komt u op controle bij de orthopedisch chirurg. De verpleegkundige geeft u een afspraak mee voor zowel de controlefoto als voor uw afspraak met de orthopedisch chirurg. De daarop volgende controlemomenten komt u bij de orthopedisch chirurg of bij de verpleegkundig specialist.
Verwijzing fysiotherapieU heeft van de verpleegkundige een verwijsbrief ontvangen voor fysiotherapie. U kunt zelf contact opnemen met een fysiotherapiepraktijk bij u in de buurt voor een afspraak. Indien u een overdrachtsformulier heeft gekregen geeft u deze samen met de verwijsbrief bij de eerste afspraak af aan uw eigen fysiotherapeut af.
SeksualiteitZodra u er behoefte aan heeft kunt u weer seksueel actief zijn. Laat uw partner een actieve rol spelen. Waarschijnlijk zijn bepaalde houdingen comfortabeler dan andere. Uw fysiotherapeut, orthopedisch chirurg of verpleegkundige kunnen eventuele vragen beantwoorden.
Fietsen en autorijdenAls u een totale heup heeft gekregen, mag u zes weken na de operatie beginnen met fietsen. Begin hier niet eerder mee voordat u veilig kunt op- en afstappen. Zorg ervoor dat het zadel goed hoog staat zodat u de heup niet te ver hoeft te buigen. Bovendien moet u goed zonder hulpmiddel kunnen lopen.
Als de hechtingen verwijderd zijn en de wond goed gesloten is, gaat u bij de fysiotherapie op de hometrainer oefenen.
U mag tot aan de eerste controle (zes weken) geen auto rijden; daarna in overleg met uw orthopedisch chirurg.
WerkhervattingAls u nog werkt, begeleidt de bedrijfsarts de terugkeer naar uw werk. Die moet dus op de hoogte zijn van uw behandeling. Afspraken over uw werk zullen vaak soepeler verlopen als u uw bedrijfsarts al vóór de operatie informeert.
Belangrijk na de operatieTer voorkoming van infectie van de nieuwe heup is het van belang dat u onder bepaalde omstandigheden tijdelijk wordt beschermd met penicilline of een daarmee vergelijkbaar antibioticum.
Deze bescherming is belangrijk bij:- ingrepen aan uw gebit in een geïnfecteerd gebied (dus niet bij tandsteen verwijderen),
- operaties of inwendige ingrepen in een geïnfecteerd gebied,
- etterende wonden, steenpuisten of bloedvergiftiging,
- andere ontstekingen
Wij adviseren u om in bovenstaande gevallen uw behandelend arts of tandarts zo nodig aan uw heupoperatie (prothese) te herinneren.
Meer informatieHet volgende adres is van een belangenorganisatie. Hier kunt u aanvullende informatie opvragen:
Patiëntenfederatie NederlandPostbus 1539
3500 BM Utrecht
T. 030 297 03 03
Info@patientenfederatie.nlwww.patientenfederatie.nl
Landelijke registratie orthopedische implantaten (LROI)Wanneer u een gewrichtsprothese krijgt, worden uw gegevens opgeslagen bij LROI. Ziekenhuizen en specialisten kunnen hiermee hun (behandel) uitkomsten vergelijken met de landelijke uitkomsten. Ook kunnen ze sneller zien wat de kwaliteit is van een prothese of operatietechniek. Wanneer er iets mis is met een prothese, kan de specialist snel terugvinden welke patiënten deze prothese hebben gekregen.
De gegevens (leeftijd, geslacht, gewicht, operatie en prothese) worden versleuteld opgeslagen en kunnen alleen door uw eigen specialist gezien worden.
Wilt u niet dat uw gegevens in LROI komen, geef dit dan aan bij uw orthopeed.
6. Richtlijnen, houding en oefeningenEen vlot en goed herstel staat natuurlijk voorop. Als u zich aan de richtlijnen houdt en de oefeningen regelmatig uitvoert zult u merken dat u snel vooruit gaat. De richtlijnen zullen de kans op complicaties verkleinen. Uw conditie, spierkracht en uithoudingsvermogen zullen ook verbeteren als u de oefeningen doet.
Op www.skbwinterswijk.nl/videofysio vindt u ook een filmpje met adviezen en oefeningen voor na uw heupoperatie.
RevalidatieBij ontslag loopt u met een passend loophulpmiddel. Als u vóór de operatie een rollator gebruikte, kunt u deze blijven gebruiken.
Als u thuis bent gaat u door met fysiotherapie. Uw fysiotherapeut zal aangeven wanneer en hoe u het gebruik het loophulpmiddel kunt afbouwen. Het belasten van de heup gaat op geleide van de pijnklachten.
Richtlijnen voor de eerste 3 maanden na de operatieDe wond in het gewrichtskapsel heeft ongeveer twaalf weken nodig om goed te genezen en zijn oude sterkte weer terug te krijgen. Om te voorkomen dat het kapsel teveel oprekt en de heup zelfs uit de kom zou kunnen schieten moet u in de herstelperiode voorzichtig zijn met bepaalde bewegingen.
De leefregels zijn:
- U mag de geopereerde heup niet verder buigen dan 90º. Dat is niet verder dan een haakse hoek tussen uw bovenlichaam en uw bovenbenen. Dit geldt zowel liggend, zittend als staand.
- U mag het geopereerde been niet naar binnen- of naar buiten draaien.
- U mag het geopereerde been niet over het andere been kruisen; dit geldt zowel liggend, zittend als staand.
- Slapen op beide zijden, buik en rug is toegestaan.
Een combinatie van bovengenoemde houdingen is verboden omdat het een groot risico geeft op luxatie (hoofdstuk 4). Deze drie regels lijken eenvoudig, maar hebben grote gevolgen voor het dagelijkse leven. Denkt u maar aan gaan zitten en opstaan. En ook: hoe komt u in de auto; hoe bukt u; hoe ligt u in bed; hoe heeft u de kasten ingericht en nog veel meer. U zult merken dat na de operatie alle betrokken hulpverleners u hier steeds op attenderen.
Weer gaan bewegenDe vaardigheden die hieronder staan vermeld zijn belangrijk bij het voorkomen van problemen, zoals luxatie van uw nieuwe heupgewricht. De fysiotherapeut leert u deze vaardigheden aan.
In en uit bed gaan, lighoudingenU leert hoe u op een veilige manier in en uit bed kunt komen. Als u aan de kant van het geopereerde been op de rand van het bed zit, kunt u gemakkelijk het bed in en uit gaan. Als dit bij u thuis niet mogelijk is oefent de fysiotherapeut met u andere manieren. Zorg dat uw bed op de goede hoogte staat, laat het bed eventueel op klossen zetten. (zie hoofdstuk 3).
Op de foto’s wordt het rechterbeen, gemarkeerd met een kruis, beschouwd als het geopereerde been.
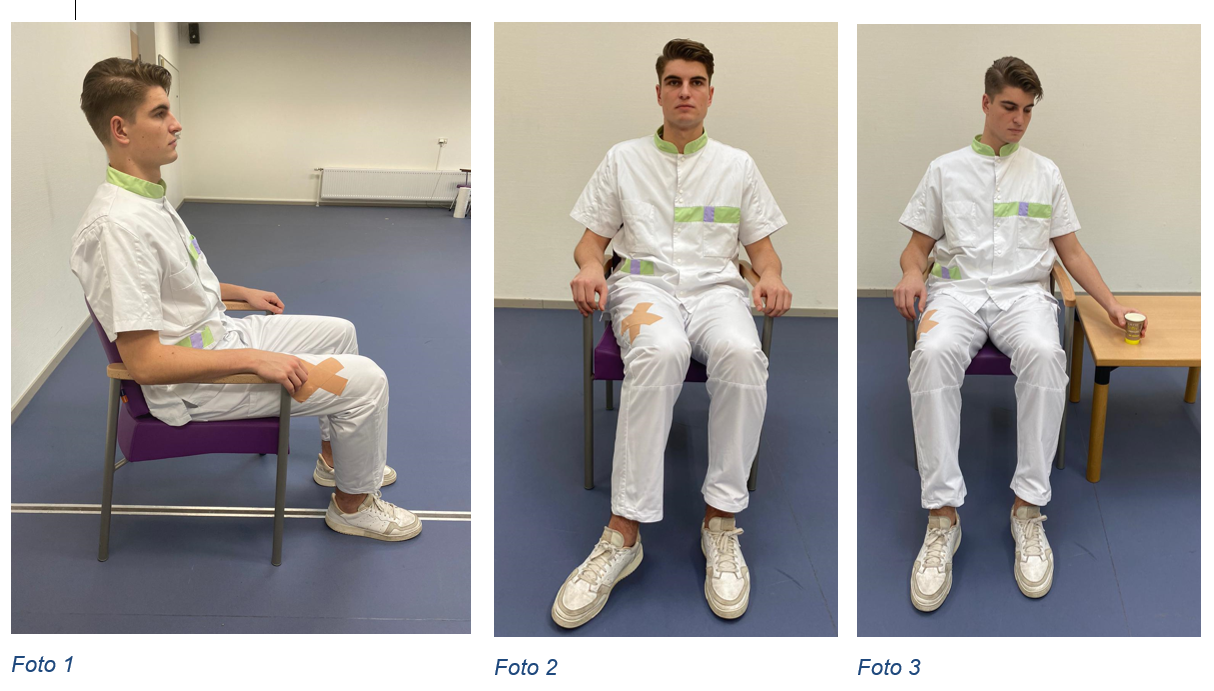
Zitten en opstaanZitten - Gebruik een stevige stoel met armleuningen.
- Ga niet op een te lage stoel of een te zachte bank zitten.
- Gebruik een stoel waarvan de leuning licht achterover staat.
- Leg eventueel een kussen op de zitting.
- Als u achter in de stoel zit, moeten uw bovenbenen goed ondersteund worden door de zitting.
- Uw voeten staan ontspannen, plat op de vloer.
- Voorkom dat u de geopereerde heup te ver buigt!
- Reik niet te ver naar voren of naar beneden.
- U kunt met uw fysiotherapeut de juiste zithoogte bespreken.
Op foto 2 staat de voet naar buiten. U ziet dat het bovenbeen, de heup, naar binnen gedraaid staat. Dit moet u altijd voorkomen. Zorg ervoor dat alles wat u nodig denkt te hebben, binnen handbereik hebt. Dat wil zeggen dat u niet naar voren of opzij hoeft te reiken of te bukken. Tip: plaats aan beide zijden een tafeltje naast uw stoel (foto 3).
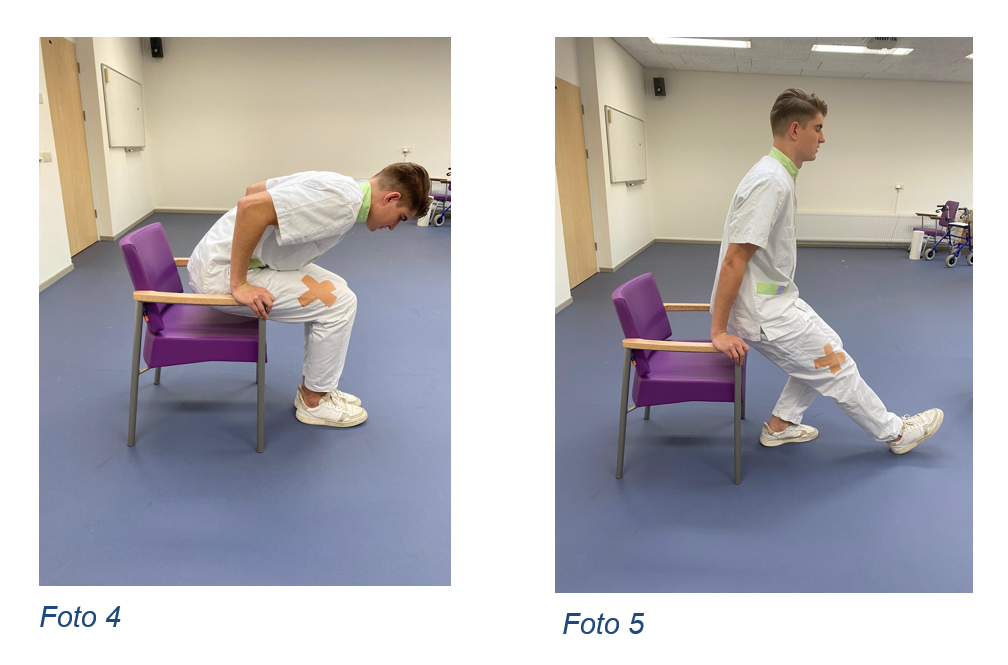
OpstaanOp foto 4 ziet u een patiënt op de verkeerde manier opstaan. Zij komt te veel met haar bovenlichaam naar voren en buigt te veel in de rechter heup.
Op foto 5 staat de patiënt op een goede manier op. Zij zet eerst het geopereerde been naar voren en gaat dan staan. Zij zorgt er voor dat haar bovenlichaam niet te ver naar voren komt en dat zij steun neemt met beide handen.
Gaan zitten gebeurt op dezelfde manier. Eerst zet u het geopereerde been naar voren, vervolgens pakt u beide leuningen goed vast en gaat u zitten.
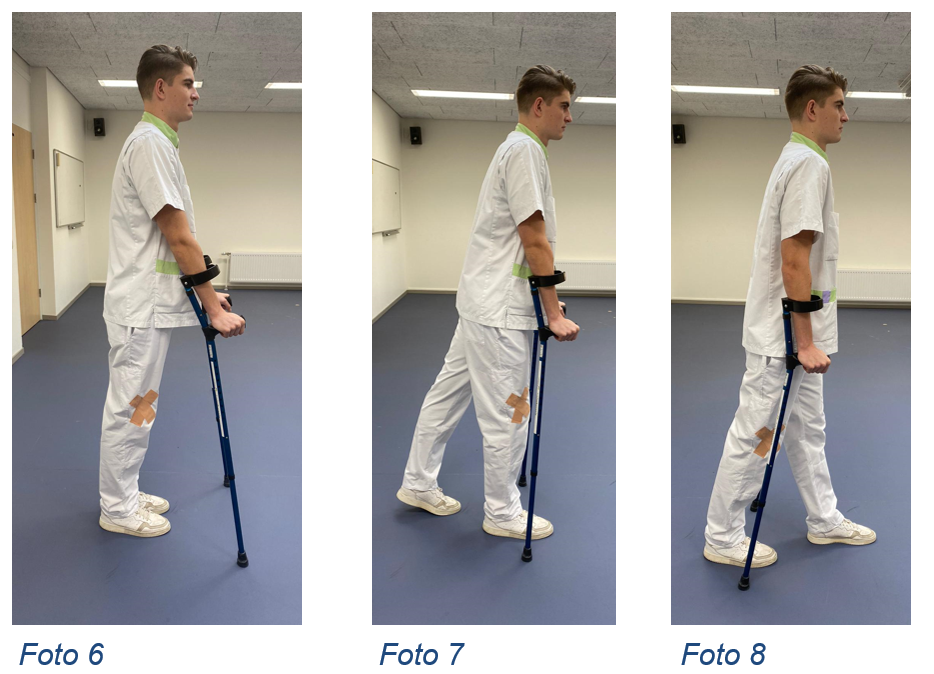
Lopen met elleboogkrukkenNa de operatie zult u zo snel mogelijk starten met mobiliseren. Dit kan eventueel met behulp van twee elleboogkrukken.
1. Zet beide krukken een klein stukje naar voren (foto 6).
2. Het geopereerde been zet u tussen de beide krukken in (foto 7).
3. Het niet geopereerde been zet u een normale pas vooruit, voorbij het geopereerde been (foto 8).
 Bukken en hurken en tillen
Bukken en hurken en tillenU mag niet bukken en niet hurken! Als u toch iets van de grond wilt oprapen zet dan het geopereerde been naar achteren, steun op het goede been en steun met de arm op een stevige tafel of stevige stoel. U mag tillen zolang u hierbij maar niet hoeft te bukken.
Foto 9: De patiënt bukt verkeerd.
Zij houdt de benen bij elkaar waardoor zij te sterk buigt in de geopereerde heup.
| 
|
Foto 10: De patiënt bukt op de juiste manier. Het geopereerde been is eerst naar achteren gezet.
De patiënt neemt steun op een stoel of op een kruk en reikt vervolgens naar de vloer. Hierbij blijft de rechter heup zoveel mogelijk gestrekt. Hiervoor moet het goede been wel in staat zijn uw hele gewicht te dragen.
| 
|
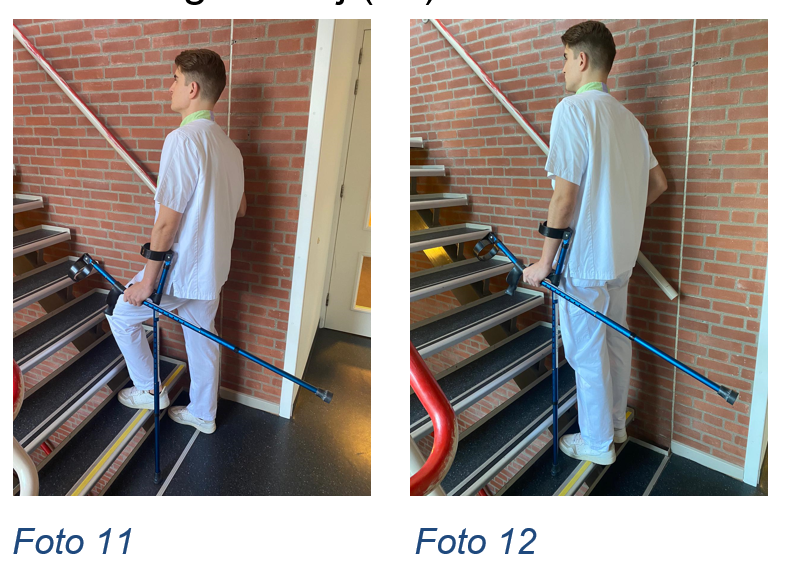
TraplopenZowel bij trap op lopen als bij trap af lopen moet u gebruik maken van een stevige trapleuning. In beide situaties houdt u de twee krukken in dezelfde hand.
Trap op lopen1. U zet eerst het niet geopereerde been een tree hoger (foto 11).
2. Zet vervolgens het geopereerde been en de elleboogkruk bij (foto 12).
 Trap af lopen
Trap af lopen1. Zet eerst de elleboogkruk een tree lager (foto 13). Kijk goed waar u de kruk neerzet.
2. Zet het geopereerde been een tree lager naast de kruk (foto 14) .
3. Zet daarna het niet geopereerde been ernaast (foto 15).
 In- en uitstappen en zitten in de auto (zie foto’s 16 tot en met 19)
In- en uitstappen en zitten in de auto (zie foto’s 16 tot en met 19)1. Zorg ervoor dat de leuning van de stoel iets achterover is gezet.
2. De stoel staat zover mogelijk naar achteren.
3. Leg een kussentje op de zitting zodat u niet te laag komt te zitten; leg daarop een plastic zak zodat u gemakkelijk kunt draaien.
4. Als u de auto instapt, gaat u met de rug naar de auto staan (16); u zet het geopereerde been naar voren (17) en gaat rustig op de stoel zitten (18); buig de geopereerde heup niet te ver (19).
5. Zet eerst het linker been in de auto en vervolgens het rechter been.
6. Stap nooit vanaf een stoep in de auto en vanuit de auto op een stoep.

De fysiotherapeut zal tijdens opname het in- en uitstappen oefenen.
OefeningenDe hier beschreven oefeningen zijn bedoeld als geheugensteun bij het onthouden van de oefeningen die de fysiotherapeut zal doornemen. Het is niet de bedoeling dat u op eigen initiatief met nieuwe oefeningen begint. Over het algemeen geldt: oefen twee keer per dag, bij het oefenen mag u enige rek en pijn voelen en er mag gerust enige vermoeidheid optreden. Forceer echter nooit!
Oefeningen liggend op uw rugDeze oefeningen zijn belangrijk voor het oprekken van uw spieren, het versterken van de spieren en het verbeteren van uw conditie.
1 - Beweeg de tenen en de voeten op en neer, houd de benen stil.
- Minimaal elk uur, regelmatig herhalen.
2- Beweeg uw knie rustig in de richting van de borst
- 'been optrekken'; schuif hierbij uw hak over de onderlaag van het bed
- buig de heup niet verder dan 90°, geen haakse hoek.
- 5 tot 10 keer herhalen.
3- Leg uw been gestrekt neer,
- druk uw bovenbeen en uw knieholte naar beneden zodat u de bovenbeenspieren aanspant,
- het niet geopereerde been mag gebogen op het bed staan.
- 5 tot 10 keer herhalen.
De fysiotherapeut zal tijdens opname het in- en uitstappen oefenen.
4- Ga zoveel mogelijk gestrekt liggen,
- knijp de billen samen.
- 5 tot 10 keer herhalen.
5- Spreid uw geopereerde been naar buiten
- uw tenen blijven omhoog wijzen
- schuif hierbij met de hak over het bed
- 5 keer herhalen
6- Lig plat op uw rug,
- gebruik alleen een kussentje onder uw hoofd, niet onder uw schouders,
- het niet geopereerde been mag u optrekken.
- Twee keer per dag 30 minuten.
Oefeningen die u zittend kunt doen 1 - Ga goed achter in de stoel zitten,
- strek de knie en maak het been zo recht mogelijk.
- 5 tot 10 keer herhalen.
2- Hef uw been een klein stukje op,
- houd de knie gebogen,
- laat de voet ongeveer 1 cm. van de grond komen,
- buig de heup niet verder dan 90° (geen haakse hoek),
- blijf goed achter in de stoel zitten.
- 5 tot 10 keer herhalen
Oefeningen in standBij deze oefeningen staat u en neemt u steun aan een aanrecht of iets dat niet zo maar kan omvallen. Herhaal deze oefeningen 5 tot 10 keer.
1- Beweeg het geopereerde been zijwaarts,
- let er goed op dat u het bekken niet optrekt,
- houd het been gestrekt.
2 - Beweeg het geopereerde (boven)been achterwaarts
- blijf hierbij goed rechtop staan,
- houd de knie gestrekt.
3- Til de knie van het geopereerde been op,
- buig de heup niet verder dan 90° (geen haakse hoek
- houd uw knie gebogen,
- uw rug blijft zo recht mogelijk, niet achterover leunen,
- beweeg alleen het been.
VragenHeeft u na het lezen van deze brochure nog vragen dan kunt deze aan de verpleegkundige of fysiotherapeut stellen. Ook kunt u telefonisch contact opnemen met het Streekziekenhuis Koningin Beatrix.
Afdeling Opname
Receptie SKB
Secretariaat Anesthesie
Polikliniek Orthopedie
| 0543-544888
0543-544444
0543-544200
0543-544560
|
Geheimhouding en recht op privacyAlle medewerkers van ons ziekenhuis hebben een geheimhoudingsplicht. Verder heeft u als patiënt recht op privacy. Uitgebreide informatie hierover kunt u vinden in de folder ‘
De rechten en plichten van de patiënt’. Deze is verkrijgbaar op de afdeling. Daarnaast is deze folder ook te vinden op www.skbwinterswijk.nl
Tot slotWij zouden het op prijs stellen, als u uw ervaringen wilt delen op de volgende website www.zorgkaartnederland.nl





